Заболевания кожи у детей
Детская дерматология неразделимо связана с педиатрией и занимается лечением кожных заболеваний у детей, начиная с периода новорожденности, подростков до 17 летнего возраста. Ребенка нельзя рассматривать упрощенно, считая его маленьким взрослым. Ребенок не просто маленький, для него характерны анатомические, физиологические, иммунологические и многие другие возрастные особенности детского возраста. Эти возрастные особенности имеются и в коже, поэтому детский дерматолог должен быть квалифицированным педиатром.
В нашем диспансере имеется отдельное детское отделение. Дети, ожидая приема, могут смотреть мультики по установленному в холе телевизору, имеются игрушки.
Многие заболевания кожи – тяжелые с хронически рецидивирующим течением и приводящие к серьезному ухудшению здоровья, сокращению продолжительности и снижению качества жизни. Некоторые из них нельзя вылечить навсегда. Но это не должно Вас угнетать. Мы сделаем все для того, чтобы Вы не страдали от самого факта наличия болезни. Мы хорошо понимаем, что на сегодняшний день нет ни одного хронического заболевания, которое медицина могла бы полностью устранить. Но в Вашем случае мы берёмся, значительно избавить Вас от изматывающих симптомов, обострений и всех неудобств, обусловленных заболеванием.
Заболевания кожи –такие как аллергодерматозы( атопический дерматит, экземы); псориаз, имеющие хроническое , рецидивирующее течение приводят к значительному снижению качества жизни, ухудшают зачастую адаптацию в социальной среде. Как показывает опыт: лечение таких детей нашими специалистами- детскими дерматологами дает великолепные результаты, выражающиеся в значительном сокращении времени обострения, увеличении периода ремиссии-( отсутствия проявлений заболевания).
У нас оказывается квалифицированная лечебно-диагностическая помощь детям, страдающим различными дерматозами. Мы проводим лечение: аллергодерматозов (атопический дерматит, детская экзема, нейродермит, детская почесуха, крапивница), псориаза, акне (юношеские угри), склеродермии, пиодермий, вирусных заболеваний кожи (контагиозный моллюск, бородавки), чесотки и др. Используются современные методы обследования и лечения.
Ряд заболеваний имеет инфекционный характер (микроспория, пиодермии, чесотка, вирусные дерматиты) Поэтому при возникновении любых высыпаний на коже как можно быстрее необходимо обратиться к дерматологу. Это значительно уменьшит сроки лечения, уменьшит вероятность заражения окружающих.
Значительных успехов наши специалисты добились в лечении угревой сыпи.
Систематическое лечение хронических заболеваний кожи может обеспечить Вам достижение полного, длительного контроля над состоянием Вашей кожи. Мы поможем Вам решить многие проблему хронических заболеваний кожи, которыми занимается дерматология. Ваше лечение подбирается только для Вас и в соответствии с фактическим состоянием Вашего здоровья.
При первичном обращении к дерматологу для наиболее точной и своевременной диагностики дерматологического заболевания, по возможности не мойтесь и прекратите использование лечебных мазей и кремов за 2-3 дня до посещения врача, а также возьмите с собой все имеющиеся медицинские документы и результаты последних лабораторных исследований (анализы крови, мочи, кала, биохимические исследования крови и др.).
Наша концепция врачебной помощи в детской дерматологии:
- Мы расскажем Вам все о Вашем заболевании, ничего не скрывая
- Вы всё о нем узнаете так, как это знает современная наука
Стрелкова О. В., Бузырева Л.В.
Детские болезни с сыпью. Прививки и оценка иммунитета
Большинство детских инфекций сопровождается различными высыпаниями. Сыпь – это общая реакция организма на токсическое воздействие возбудителя и продуктов его жизнедеятельности, а у ребёнка ускорен обмен веществ, широкие сосуды и хорошая циркуляция крови.
Детскими болезнями лучше всего переболеть в детстве. Во-первых, так формируется иммунитет ребёнка и защита от перенесенных инфекций в дальнейшем. Во-вторых, во взрослом возрасте детские болезни протекают значительно тяжелее, а многие из них особенно опасны в период беременности.
Все инфекции отличаются высокой заразностью, течением с повышением температуры и признаками простуды. Зачастую отличить их друг от друга позволяют характерные признаки сыпи. Рассмотрим основные детские болезни и их отличительные черты:
Корь
Недавно считалось, что корь побеждена, но в последнее время всё чаще возникают её вспышки. Это связано с отказом от обязательных профилактических прививок. На самом деле корь – тяжелое заболевание, особенно в подростковом и взрослом возрасте. Протекает с осложнениями: воспаление легких, отит, нередки поражения почек, печени и головного мозга. Может привести к глухоте и слепоте. Сыпь при кори пятнисто-папулезная (папулы – небольшие возвышения на коже), появляется на 3-й день болезни, начинается за ушами и на лице и проявляется этапно сверху вниз, может иметь разные размеры (полиморфная). Перед появлением высыпаний можно заметить белые точки на слизистой ротоглотки, напоминающие манную крупу, с красным ободком, их называют пятна Филатова-Коплика.
Ветряная оспа
Вызывается вирусом герпеса III типа. Большинство детей заболевают в возрасте от 2 до 7 лет, в более старшем возрасте переносится тяжелее. Всем известно, что сыпь при ветрянке в виде пузырьков (везикулезная). Начинается она с волосистой части головы, распространяясь по всему телу. Сначала появляются пятна, которые последовательно превращаются в папулы и зудящие пузырьки с прозрачным содержимым, оставляя после себя корочки. Все эти элементы можно одновременно наблюдать на теле ребенка. У взрослых инфекция может протекать по типу опоясывающего лишая.
Краснуха
Очень заразна, часто протекает легко как у детей, так и у взрослых, поэтому может остаться незамеченной. Особую опасность имеет при беременности, так как может привести к формированию аномалий развития плода на сроке до 12 недель. Типичные проявления: увеличение затылочных и заднешейных лимфоузлов, сыпь мелкая пятнистая, без боли и зуда.
Скарлатина
Вызывается бета-гемолитическим стрептококком группы А. Проявляется ангиной и типичной мелкоточечной сыпью на фоне выраженного покраснения кожи. Больше всего элементов сыпи в области сгибательных поверхностей и они склонны к слиянию. Свободным от сыпи всегда остаётся носогубный треугольник. Ещё один признак – ярко-красный язык.
Инфекционная эритема
Вызывается парвовирусом В19. У детей широко распространена, протекает легко, с признаками простуды, возможна головная боль. Отличительный признак – яркое покраснение щёк, поэтому парвовирусная инфекция больше известна как «болезнь пощечины». Опасна в первом триместре беременности.
Розеола
Вызывается вирусом герпеса VI типа. В основном болеют дети до 5 лет. Заболевание редко распознается, т.к. в первые 3 дня резко поднимается температура до 39-40градусов, на 4-й день она снижается до нормальных цифр без признаков простуды, и появляется сыпь, напоминающая краснуху. Мало кто догадывается, что это проявления одного заболевания. У взрослых вызывает синдром хронической усталости.
Мы разобрали типичные проявления сыпи. Но в последнее время редко встречается классическое течение заболевания. Кроме того, высыпания могут быть при других инфекциях: вызванной вирусом Эпштейна-Барр, цитомегаловирусом, при иерсиниозе, вирусных гепатитах и так далее. Самая правильная позиция родителя в случае появления сыпи у ребёнка – вызвать врача на дом или скорую помощь для исключения тяжелых, жизнеугрожающих инфекций, например, менингококковой.
Для чего нужны прививки?
Прививка против кори является обязательной и входит в Национальный календарь прививок. Существуют вакцины от ветряной оспы и краснухи, в отношении последней обсуждается её обязательное применение для девочек.
Как узнать, есть ли иммунитет к детским инфекциям?
С этой целью определяются антитела – иммуноглобулины класса G (IgG). Это белки иммунной системы, которые появляются в организме при попадании возбудителя в организм и сохраняются очень долгое время или пожизненно. Их выявление свидетельствует о хорошем иммунитете и защите от повторного заражения.
Но следует помнить, что IgG могут определяться при текущем заболевании. Если есть клиника, тогда одновременно определяются IgM и IgA, а также выявление возбудителя методом ПЦР.
Лаборатория KDL предлагает определить иммунитет к следующим инфекциям:
- Антитела к вирусу кори, IgG
- Антитела к вирусу Варицелла-Зостер (Varicella-Zoster), IgG – определение иммунитета к ветряной оспе
- Антитела к вирусу краснухи, IgG
- Антитела к парвовирусу (Parvovirus) В19, IgG
- Антитела к вирусу герпеса VI типа (Human Herpes virus VI), IgG – к возбудителю розеолы
Кому показано определение иммунитета к детским инфекциям в первую очередь?
- Против кори – всем. Если IgG не определяются, следовательно, защиты нет и рекомендована ревакцинация для того, чтобы избежать заражения.
- При планировании беременности – если иммунитета нет, показана прививка для формирования защиты против инфекций, способных вызвать внутриутробное поражение плода (краснуха, парвовирус В19)
- В начале беременности (первые 12 недель). Заражение инфекциями в этот период наиболее опасно, поскольку происходит закладка всех органов и тканей малыша). Если IgG обнаружены, то риска заражения нет.
Обследуйтесь с лабораторией KDL своевременно и будьте здоровы!
Восемь опасных кожных инфекций в детском саду. Как предотвратить их
Журнал «Медицинского обслуживания и организации питания детей ДОУ», №1 Январь 2022г.
Восемь опасных кожных инфекций.
Ирина Рапопорт, профессор, завлабораторией НИИ гигиены и охраны здоровья детей и подростков ФГБУ «НЦЗД» Минздрава России, д. м. н.
Если на коже и волосах ребенка появились сыпь, пятна, перхоть, не паникуйте. В статье вы узнаете о распространенных кожных заболеваниях у детей, их симптомах, причинах возникновения и как защитить от них дошкольников. Чтобы защитить дошкольников от заболеваний кожи, следите за их личной гигиеной и научите соблюдать основные гигиенические правила. Мы собрали информацию по восьми основным кожным заболеваниям у детей. Узнайте, каковы симптомы и причины и как предотвратить себорейный дерматит, трихомикозы, стригущий лишай, педикулез, чесотку, импетиго, герпес, контагиозный моллюск.
Как передаются кожные инфекции
Внимание: Кожа участвует в теплообмене, отвечает за выведение воды и вредных продуктов жизнедеятельности, выполняет защитную функцию, оберегая организм человека от бактерий, вирусов, паразитов, механических, химических и термических повреждений. Большинство инфекций кожи передаются при прямом контакте от больного человека к здоровому, через бытовые предметы и игрушки, если дети, родители и работники детского сада не соблюдают правила личной гигиены и требования к санитарному состоянию образовательных организаций. Снижение иммунитета, неправильное питание, стрессовые ситуации провоцируют появление или обострение инфекционных заболеваний кожи у детей. Причиной кожных заболеваний могут стать гипо- и авитаминозы, переохлаждения, простуда. Если у ребенка изменились участки кожного покрова, появились сыпь, зуд, это может быть признаком как заболевания кожи, так и проблем с функционированием внутренних органов. Поэтому не затягивайте с диагностикой и лечением, а сразу обратитесь ко врачу. Применять лекарственные препараты местного и общего действия можно только после того, как врач обследовал ребенка и назначил лечение. Кожных детских заболеваний много. Они бывают: грибковые (себорейный дерматит, трихомикозы, стригущий лишай); паразитарные (педикулез, чесотка); бактериальные (импетиго); вирусные (герпес, контагиозный моллюск).
Себорейный дерматит
Словарь: Алопеция – патологическое выпадение волос, которое приводит к их частичному или полному исчезновению. Причины себорейного дерматита полностью не изучены. Но ученые выяснили, что его в большинстве случаев вызывает микроскопический грибок.
Симптомы: На коже головы, иногда на щеках и верхней части грудной клетки ребенка появляются красные пятна. Отличительный признак себорейного дерматита – перхоть. Она возникает, когда кожа волосистой части головы шелушится. Иногда она сопровождается зудом.
Как предотвратить: Чаще мойте голову ребенка мылом или специальным шампунем. Воздействие ультрафиолетовых солнечных лучей также является благоприятным, но следует избегать солнечных ожогов. Фармацевтические препараты, которые врачи используют при лечении себорейного дерматита, включают противогрибковые средства и по назначению врача местные мази.
Трихомикозы
Причины: Это группа инфекционных дерматологических заболеваний, которые провоцируются грибком. Грибковая инфекция передается от больных людей или животных: кошек, собак, крупного рогатого скота, крупных грызунов.
Симптомы: На коже, часто в волосистой области головы, появляются очаги покраснения кожи с шелушением. В некоторых случаях они сопровождаются гнойными кожными образованиями и узловатыми уплотнениями. В очагах поражения волосы ломаются и выпадают. Чтобы диагностировать заболевание, необходимо лабораторное подтверждение. Комплексное лечение проводится под наблюдением врачей.
Как предотвратить: Не допускайте контакта ребенка с заболевшими людьми и животными. Если врач подтвердил заболевание, необходимо провести противоэпидемические и профилактические мероприятия в очаге и изолировать больного для лечения.
Стригущий лишай
Интересно: Стригущий лишай получил свое название потому, что на месте очага воспаления часть волос ломается и остаются волосинки от 1 до 3 мм от уровня кожи
Причины: Грибковая инфекция передается при тесном контакте с больным человеком и когда ребенок использует предметы совместно с носителем инфекции. Признаки стригущего лишая появляются через 1–2 недели с момента попадания в организм грибка.
Симптомы: Стригущий лишай может поражать не только кожу волосистой части головы, но и ногти, различные участки кожи. Признаки лишая – шелушащиеся участки с чешуйками белого или серого цвета. На голове и других частях тела редеют волосы.
Очаги заболевания – одинаковые по форме округлые образования, диаметр которых доходит до 3 см. Постепенно очаг разрастается и возвышается над кожным покровом. Он приобретает багровый цвет. Самопроизвольно или при надавливании выделяется густой гной. Существует много видов стригущего лишая. Только врач-дерматолог сможет определить, как вылечить заболевание в каждом конкретном случае.
Как предотвратить: Следите за чистотой полотенец, расчесок, мочалок детей. Постельное и нижнее белье, одежду используйте строго индивидуально. Дети могут принимать ванны общего пользования только после дезинфицирующей обработки. После каждого использования мочалки тщательно промывайте и хорошо просушивайте ее. После посещения бассейна сразу стирайте детский купальник, обязательно вымойте тело и голову ребенка шампунем.
Советы родителям
1. Стригите ногти ребенку индивидуальными маникюрными ножницами.
2. После посещения бассейнов и аквапарков тщательно вымойте ребенка под душем, промойте волосы, используя мыло или гель, шампунь.
3. У ребенка должна быть своя мочалка. После каждого использования хорошо вымойте и высушите ее.
Приучите детей пользоваться только индивидуальными предметами личной гигиены, не брать, даже случайно, чужие вещи. Объясните им в доступной форме возможные опасные последствия.
Педикулез, или вшивость
Причины: Это заболевание вызывают три вида вшей, которые паразитируют на теле человека: головные, платяные и лобковые. Головные вши обитают на волосистой части головы, усах, бороде, бровях и ресницах. Платяные вши живут на теле и в кожных складках, касающихся одежды. Лобковые вши – в области лобковых волос.
Опасность педикулеза состоит в том, что насекомые могут быть переносчиками серьезных заболеваний – например, сыпного или возвратного тифа. Источник заражения – только человек. Педикулез передается при тесном контакте в организованных коллективах, когда люди касаются друг друга в общественном транспорте, пользуются общими вещами и постелью.
Симптомы головного педикулеза: Болезнь проявляется интенсивным зудом в области головы, из-за чего больной постоянно чешет голову. При осмотре кожи головы заметны участки повреждения на месте укусов с ярко-желтыми «медовыми» корками, а также признаки воспаления волосяной луковицы, поражение кожи на затылке, у висков и за ушами. При осмотре волос можно обнаружить гниды – яйца, отложенные насекомыми. Они могут быть полными, белесоватыми или желтоватыми. При раздавливании между ногтями они щелкают. Пустые гниды выглядят серыми.
Симптомы платяного педикулеза: На теле появляются высыпания по типу комариных укусов с темной точкой по центру. Затем возникает их синюшность, пигментация. Если ребенок расчесывает пораженные участки, присоединяются гнойничковые поражения.
Симптомы лобкового педикулеза: Ребенка беспокоит незначительный зуд кожи. На местах укусов возникают круглые или овальные пятна серо-голубого цвета размерами до 1 см. Если надавить на эти пятна, они резко бледнеют.
Вопрос-ответ. Можно ли заразиться педикулезом в бассейне?
Нельзя заразиться педикулезом в бассейне, при купании в пруду, речке или любом другом водоеме. Но вши способны выживать в воде некоторое время. Диагностику и лечение проводит врач-дерматолог. Основа диагностики – типичные жалобы на зуд и расчесы на голове, коже тела или лобке. Врач осматривает голову, тело и паховую область. Головных вшей он может вычесать над листом белой бумаги. Диагноз платяного и лобкового педикулеза ставится на основании клинического обследования.
Вопрос-ответ. Можно ли заразиться педикулезом от животного?
Нельзя, потому что вши – видоспецифичные паразиты: собачьи вши живут только на собаках, кошачьи – на кошках. Если у домашнего животного появились вши, для ребенка они опасности не представляют.
Как предотвратить: Регулярно контролируйте состояние волос и тела детей, соблюдайте личную гигиену. В транспорте девочки должны собирать длинные волосы в хвост или убирать их под шапочку.
Зараженный ребенок лечится на дому. Врач назначает лечение и всем контактным лицам. Для этого он использует средства для уничтожения вшей и гнид в разных формах – шампуни, спреи, лосьоны и эмульсии. От педикулеза необходимо отличать чесотку, которая также проявляется зудом кожи, стрептококковое и стафилококковое поражение кожи.
ИНТЕРЕСНО: Возможны ли сейчас эпидемии тифа
Название «тиф» в переводе с древнегреческого означает «помрачение сознания». Болезнь сопровождается нарушениями психики, которые происходят из-за высокой интоксикации и лихорадки. Профилактика заболеваний важна. Проще не допустить заражения, чем потом долго лечить. Осложнения после болезни могут привести к летальному исходу. Эпидемии тифа захватили европейские страны в XVIII–XIX веках. Они начинались в нищих кварталах городов, где проживало самое бедное население. В России последняя эпидемия случилась в начале XX века и унесла несколько миллионов жизней. В дальнейшем иногда вспыхивали мелкие очаги, но быстро проходили. Благодаря активной борьбе с педикулезом, возвратный и сыпной тиф покинули список особо опасных болезней в 1970 году. Но брюшной тиф продолжает распространяться. Эпидемия брюшного тифа возникает там, где жара, недостаточное количество питьевой воды и проблемы с гигиеной: Африке, Южной Азии и Латинской Америке. Каждый год брюшным тифом заражаются 20 миллионов человек, 800 тысяч из них погибают.
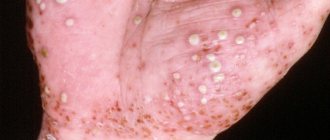
Чесотка
Причины: Чесотка – распространенное паразитарное кожное заболевание, которое возникает из-за чесоточного клеща. Возбудитель болезни передается от человека к человеку при плотном контакте. Дети могут инфицироваться во время игры. Заражение возможно и внутри семьи при наличии заболевания у одного из ее членов. Через предметы обихода чесоточный клещ не передается.
Клещ паразитирует в верхних слоях кожи человека большую часть своего жизненного цикла, только на короткий период появляется на поверхности кожи. Во внешней среде клещ быстро погибает. Днем чесоточные клещи пребывают в неактивном состоянии. Самка роет ходы и перемещается по поверхности кожи только в вечерние и ночные часы.
Симптомы
Чесотка в начальной стадии может протекать без симптомов (до 1 месяца). Первые признаки появляются, когда возникают аллергические реакции на продукты жизнедеятельности клеща: слюну, яйца, экскременты. Чесотка проявляется в виде:
• зуда, который усиливается ночью;
• небольших кожных образований, не содержащих жидкость (папул) и полушаровидных мелких кожных образований, содержащих в центре жидкость (везикул);
• чесоточных ходов, в которых четко прослеживается вход и выход.
Диагноз чесотки врач устанавливает на основе комплексных данных, полученных лабораторным, клиническим и эпидемиологическим путем. Во время микроскопического изучения можно выявить не только возбудителя, но и его яйца. Диагноз подтверждается, если врач обнаруживает ходы. Их легче увидеть, если нанести на кожу йодную настойку, тушь или чернила. На фоне покрашенной в светло-коричневый цвет здоровой кожи чесоточные туннели проявляются в виде коричневых полос.
Чесотка никогда не проходит самостоятельно. Если не лечить болезнь, она может протекать годами, все больше усугубляясь. Для лечения чесотки существует много разных препаратов и методов, которые уничтожают клещ и его потомство. Врач использует наружные средства. Общая терапия не требуется.
Как предотвратить: Чтобы предотвратить чесотку, надо выявить источники инфицирования и чесоточные очаги, проводить диспансерное наблюдение. Если в семье или коллективе кто-то заболел чесоткой, всем здоровым людям обязательно нужно провести обработку противочесоточным средством. Врач делает это однократно.
Словарь
Импетиго в переводе с латинского означает «хроническая кожная болезнь», струпья
Причины: Импетиго вызывают бактерии – стрептококки (контагиозное импетиго) и стафилококки (буллезное импетиго). Возбудители проникают в организм ребенка после порезов, укусов насекомых, механических повреждений кожных покровов. Данные бактерии присутствуют на поверхности здоровой кожи и не представляют опасности, если кожные покровы не повреждены.
Инфекция распространяется, если ребенок расчесывает кожу, контактирует с носителем инфекции или использует одежду и предметы ухода, принадлежащие больному человеку, без предварительной обработки.
Симптомы: На лице появляются болезненные красные пятна. Затем на месте пятен образуются поверхностные пузырьки с гнойным содержимым, которые превращаются в струпы, похожие на корочки. Чаще всего патологический процесс локализуется в области рта и носа, но могут поражаться конечности.
Как предотвратить: Это заболевание встречается у детей часто. Несмотря на широкую распространенность, болезнь можно предотвратить и вылечить. Следов после перенесенного заболевания на коже не остается. Остаточное покраснение обычно исчезает за несколько недель. Не допустить возникновения импетиго в детских коллективах поможет тщательная санитария и соблюдение правил личной гигиены. Кроме того, необходимо сразу обрабатывать раневые поверхности кожи ребенка – порезы и царапины. Все виды раздражений и сыпь на коже нужно также очищать и обрабатывать, так как они служат благоприятной средой для распространения возбудителей импетиго.
Герпес
Причины: Герпес – вирусная инфекция, которая длительно существует в организме в латентном (неактивном) состоянии и по разным причинам обостряется. Дети чаще всего заболевают вирусом простого герпеса, который помимо внешних проявлений может поражать внутренние органы человека. Вирус простого герпеса передается через общую посуду, белье и полотенца, поцелуи, воздушно-капельным путем. В основном инфицирование происходит от родителей или родственников, а также после того, как ребенок начинает посещать детский сад. Вирус может сохраняться на игрушках или личных предметах до нескольких дней, поэтому в детских коллективах очень легко можно заразиться герпесом. Чаще всего инфекция попадает в организм в осенний сезон, когда понижается температура воздуха и развиваются острые респираторные заболевания, а также весной, когда появляется гиповитаминоз, у детей и взрослых снижается иммунитет.
Путаница. Герпес и простуда на губах – одно и то же? Простуда – образование на губах пузырчатой формы. Она может быть разного происхождения, в том числе герпетической. Герпес – вирусная инфекция, которая находится в нервных клетках человека и до некоторого времени ничем себя не проявляет. Как только происходит снижение иммунитета, вирус герпеса активируется и проявляет себя в виде высыпания на губах, которое называют простудой.
Симптомы: Заболевание проявляется в виде воспалений на губах, области вокруг губ. Проявления простудного герпеса начинаются с легкого пощипывания и зуда в области губ, на языке. Первые симптомы герпеса – покалывания, боль, покраснения в области, где он разовьется. Потом начинается стадия воспаления, во время которой на коже проявляются небольшие пузырьки, наполненные прозрачной жидкостью. Пузырьки увеличиваются в размерах, сильно зудят, а затем прорываются. В жидкости, которая вытекает из них, находится много активных вирусных частиц. На месте бывшего пузырька образуется язвочка, которая доставляет много неприятных ощущений – боль, зуд, чувство стянутости. Затем на язвочке формируется корочка (короста), которая может кровоточить при повреждении. У многих детей при первоначальном попадании в кровь и активации вируса герпеса повышается температура до 38 градусов и выше. Через 2–3 дня температура спадает, а на губах проявляется отечность и покраснения. При каждом рецидиве заболевания проявления герпеса обычно возникают на одном и том же месте. Если иммунитет ребенка снижен, может наблюдаться головная боль, слабость, потеря аппетита, очень высокая температура тела. Пузырьки герпеса сливаются между собой, объединяясь в сплошные воспаленные участки. Герпес лечит педиатр. Он назначает общие и местные препараты в дозировках, которые зависят от веса, возраста и состояния ребенка.
Как предотвратить: Для профилактики герпеса необходимо соблюдать элементарные гигиенические правила: у ребенка должно быть личное постельное белье и полотенца дома и в ДОО. Дошкольник должен принимать пищу и напитки из отдельной посуды. Детям не рекомендуется спать в одной постели с родителями. Нельзя надевать чужую одежду и нижнее белье. Стирать постельное и нижнее белье надо при температуре выше 50 градусов: вирусы гибнут при такой температуре через 30 мин. Систематически мойте и чистите детские игрушки. Родители и родственники, которые чувствуют недомогание, страдают насморком и кашлем, испытывают неприятные ощущения на губах, не должны тесно общаться с ребенком, целовать его, играть с ним. Больные должны носить медицинскую маску.
Контагиозный моллюск
Причины: Это заболевание кожи, которое вызывает вирус из семейства оспы. Контагиозный моллюск чаще встречается у детей, но взрослые также могут заражаться данным вирусом. Заражение происходит при контакте с больным ребенком во время игры или пользовании общими предметами. Вирус устойчив к воде, поэтому можно заразиться им в бассейне.
Симптомы: Контагиозные моллюски появляются на различных участках тела. На коже обнаруживается безболезненная сыпь, которая состоит из небольших плотных узелков телесного (или розового) цвета размером до 1–3 мм. Кожные высыпания вначале могут быть одиночными, затем появляются другие узелки, которые иногда сливаются, образуя более крупные элементы до 1,5 см в диаметре. Каждый узелок имеет небольшое углубление в центре. Если на него надавить, выделяется кашицеобразная масса, содержащая большое число вирусных частиц. Если не лечить болезнь, она будет длиться очень долго.
Как предотвратить: В период болезни ребенок представляет опасность для окружающих, так как кроме прямых контактов вирус может передаваться через постельное белье, полотенца и другие предметы гигиены. Поэтому при обнаружении характерных высыпаний нужно обратиться к врачу и пройти комплексное лечение
Стрептодермия
Язва
Сахарный диабет
23883 26 Ноября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
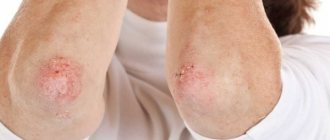
Стрептодермия: причины появления, симптомы, диагностика и способы лечения.
Определение
Стрептодермия (импетиго) – это инфекционное заболевание кожного покрова, чаще встречающееся в детском возрасте. Относится к группе пиодермий, в основе которых лежит гнойное поражение кожи, ее придатков, а также подкожной жировой клетчатки.
Причины появления стрептодермии
Как видно из названия заболевания, возбудителями стрептодермии, как правило, являются стрептококки.
К экзогенным факторам, способствующим развитию воспалительного процесса и его рецидивам, относят:
- нарушение целостности эпидермиса (микротравмы, мацерация кожи);
У взрослых пациентов инфекция может попасть в кожу в результате несоблюдения правил асептики и антисептики при выполнении косметических процедур (мезотерапии, пилингов и т.д.) или при использовании загрязненных косметических инструментов. - повышенное потоотделение (гипергидроз);
- смещение рН кожи в щелочную сторону, действие высоких и низких температур;
- загрязнение кожи.
К эндогенным факторам риска относятся:
- различные эндокринопатии (например, сахарный диабет);
- недостаточное поступление белков в организм;
- наличие тяжелых соматических заболеваний;
- хронические интоксикации;
- наличие очагов инфекции в различных органах и тканях.
Стрептодермия относится к заразным заболеваниям и может передаваться контактным путем (через рукопожатие, соприкосновение с поверхностью, на которой присутствует стрептококковая инфекция и т.д.) и воздушно-капельным.
Классификация стрептодермии
Стрептодермии могут быть поверхностными и глубокими.
Поверхностные стрептодермии:
- импетиго стрептококковое,
- щелевое импетиго,
- паронихия,
- папуло-эрозивная стрептодермия,
- интертригинозная стрептодермия,
- рожа,
- синдром стрептококкового токсического шока (STSS),
- стрептодермия острая диффузная.
Глубокие стрептодермии:
- целлюлит,
- эктима вульгарная.
Выделяют три стадии стрептодермии:
- начальную, когда присутствуют небольшого размера гнойные высыпания, напоминающие пузырьки;
- небуллезную, которая развивается после вскрытия пузырьков и характеризуется образованием стрептококковой эктимы (язвенной стрептодермии);
- хроническую, которая развивается либо при неправильной терапии заболевания, либо в результате снижения иммунитета и характеризуется регулярными высыпаниями.
Симптомы стрептодермии
Импетиго стрептококковое
наблюдается у детей разных возрастных групп. Характеризуется образованием фликтен (элементов сыпи) с серозным или серозно-гнойным содержимым преимущественно на коже лица. В результате вскрытия пузырей образуются язвочки, которые покрываются сухими корками, отпадающими через 3–4 дня. Рубцы после заболевания формируются крайне редко.
Для буллезного импетиго
характерны высыпания с серозно-гнойным содержимым и окруженные розовым венчиком. После вскрытия на их месте образуются эрозии, покрытые тонкой корочкой. Локализуются высыпания преимущественно на нижних конечностях и тыльной стороне кистей.
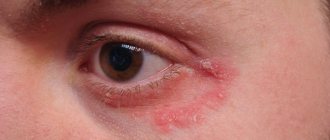
Щелевое импетиго (заеда)
представляет собой неглубокие трещины, эрозии, имеющие тенденцию к мацерации (мокнутию). Локализуется в углах рта, у наружных углов глаз, у основания крыльев носа.
Паронихия (поверхностный панариций) представляет собой фликтену на воспаленном основании, локализующуюся вокруг ногтевой пластинки.
Папуло-эрозивная стрептодермия
наблюдается у детей грудного возраста и локализуется на коже ягодиц, задней и внутренней поверхности бедер, в области промежности, мошонки. Для заболевания характерны плотные синюшно-красные папулы, окруженные воспаленной кожей. На поверхности папул формируются фликтены, которые быстро вскрываются с образованием эрозий и корочек.
Интертригинозная стрептодермия
локализуется на соприкасающихся поверхностях крупных складок (паховых, подмышечных, шейных, ягодичных, за ушными раковинами). Пузырьки быстро вскрываются с образованием мокнущих эрозий, которые имеют четкие границы. Эта форма стрептодермии часто встречается у детей и взрослых с избыточной массой тела, сахарным диабетом, гипергидрозом.
Рожа
, как правило, локализуется на голенях, руках, туловище (в местах операционных ран), на лице (как осложнение ринита или конъюнктивита), у детей – на щеках, в периорбитальной области, на шее и конечностях. Воспаление представлено эритемой с приподнятыми краями, четкими границами неправильных очертаний. Очаг воспаления отечный, блестящий, горячий на ощупь, болезненный при пальпации. Иногда на поверхности очага образуются пузыри, подкожные абсцессы, некроз.
Синдром стрептококкового токсического шока (STSS)
характеризуется острым развитием шока и органной недостаточности. У пациента быстро развивается гипотензивный шок с почечной недостаточностью. Инфекция мягких тканей наблюдается у 80% больных и в большинстве случаев (у 70%) протекает по типу тяжелых подкожных инфекций (некротического фасциита, миозита). Везикулы и пузыри на поверхности воспалительного очага появляются не сразу и не у всех больных и являются неблагоприятным прогностическим признаком. Летальность достигает 30%.
Ранними признаками STSS могут быть гиперемия конъюнктивы и слизистой оболочки ротоглотки, малиновый язык.
Другие кожные признаки включают петехиальные, пятнисто-папулезные и диффузные скарлатиноподобные высыпания.
Острая диффузная стрептодермия
характеризуется наличием фликтен, склонных к периферическому росту и слиянию с образованием больших эрозий, окаймленных венчиком отслоившегося эпидермиса. Отмечается выраженный отек, гиперемия, обильное мокнутие, серозные корки. Процесс локализуется, как правило, на нижних конечностях, а также вокруг инфицированных ран, свищей, ожогов.
Целлюлит
– инфекционное воспаление дермы и подкожной жировой клетчатки. Воспалительный очаг имеет ярко-красный цвет, нечеткие контуры, отечный, горячий и болезненный при пальпации. В пределах очага воспаления могут наблюдаться везикулы, пузыри, геморрагии и даже абсцесс. Целлюлит может проявляться на любом участке кожного покрова, но чаще локализуется на коже нижних конечностей и лица. Пациенты жалуются на недомогание, повышается температура тела.
Эктима вульгарная
– глубокое поражение тканей с изъязвлением на ограниченном участке. Заболевание манифестирует с появления пузырьков с гнойным содержимым, которые в течение нескольких дней покрываются корками, под которыми формируются глубокие язвы. На месте язв образуются рубцы.
Диагностика стрептодермии
Диагностика стрептодермии не представляет трудности, диагноз ставится на основании клинической картины и лабораторных исследований:
- бактериологическое исследование гнойного отделяемого с определением чувствительности к антибактериальным препаратам;