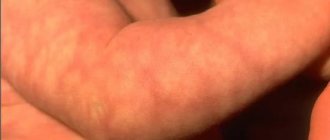
Что такое акне новорожденных и что его вызывает
В возрасте от двух до пяти недель на лице малыша могут появиться маленькие прыщики (обычно на щеках, носу, веках, подбородке и /или лбу). По статистике, акне новорожденных (или младенческие угри, неонатальный пустулез) встречается у 30% малышей. У специалистов нет единого мнения, почему возникает акне, но это может быть связано с одной из следующих причин:
- воспаление кожи, вызванное грибками рода Melassezia, которые являются частью нормальной микрофлоры человека и колонизируют кожу в первые недели после рождения
- чрезмерно активная работа сальных желез на коже ребенка, вызванная специфическим действием материнских гормонов (андрогенов)
Прыщики у новорожденного на лице не имеют ничего общего с угревой сыпью у подростков.
Врач дерматолог Анна #a_medclinic_Большаковарассказывает об акне новорождённых. ⠀ Народное название «цветение грудничков», «гормональная сыпь», «акне новорождённых» или по-дерматологически транзиторный неонатальный пустулезный меланоз — вариант физиологической нормы. Одной из причин считают колебание гормонального фона, которое отражаются на деятельности еще несовершенных сальных желез крохи (обусловлена повышенной концентрацией эстрогенов от матери). ⠀ Обычно «цветение новорожденных» начинает проявляться на второй-третьей неделе жизни, и бесследно проходит к 3-му месяцу. ⠀ На коже младенца появляются мелкие красные элементы (пустулы) с белесыми или бело-желтыми пятнышками, схожими с гнойничками. Высыпания могут сливаться в группы.
Они абсолютно стерильны! Тоесть к бактериальным пустулам отношения не имеют.
Преимущественная локализация сыпи – лицо (щеки, лоб, веки, подбородок), могут обнаруживаться также на шее, за ушами, и верхней части туловища, у мальчиков ещё и на гениталиях. ⠀ В отличие от аллергических и псевдоаллергических появлений акне новорождённых:
- не беспокоят ребёнка (нет зуда, расстройства сна или аппетита)
- характерны «белые верхушки» в центре
- никогда не шелушится
- высыпания не сливаются в мокнущие очаги!
То есть: если сыпь распространяется по всему телу, беспокоит ребёнка, сливается в мокнущие очаги или шелушится — это уже не акне новорождённых. ⠀ «Гормональную сыпь» нужно отличать от потницы. ⠀ Поскольку цветение новорожденных представляет собой, по сути, совершенно нормальное явление, в большинстве случаев никакой специфической терапии проводить не нужно. К 2-2,5 месяцам жизни малыша, высыпания исчезают сами собой, а на их месте не остается даже малейших следов. Лечение требуется только при очень тяжелых разновидностях гормональной сыпи. В подобных ситуациях требуются помощь дерматолога или эндокринолога.
Никогда не следует выдавливать белые точки на коже малыша, поскольку такие действия могут привести к инфекционным осложнениям и стать причиной появления рубцов. Не нужно также обрабатывать пустулы спиртовыми растворами и другими антисептиками (марганцовкой, фурацилином и т. д.).
Грамотный уход за нежной кожей новорожденного предполагает только обеспечение ее сухости и чистоты. Противопоказано при акне новорождённых и применение мазей на жировой основе, поскольку они создают на коже малыша воздухонепроницаемую пленку, что только ухудшает ситуацию. ⠀
Как избавиться от акне у новорожденных
Не существует домашних средств для избавления от прыщиков у новорожденного на лице. Нужно подождать, пока они исчезнут сами по себе. Обычно акне новорожденных проходит примерно через три-четыре месяца, не оставляя следов. Вот как следует заботиться о нежной коже вашего малыша, если у него появились прыщики:
- Умывайте его каждый день теплой водой с мягким детским мылом, после чего промокните насухо.
- Старайтесь избегать любого трения пораженных участков кожи, так как это может усугубить процесс или даже привести к инфекции.
- Не наносите на лицо малыша лосьоны или масла.
- Нет необходимости в соблюдении диеты, так как акне новорожденных никак не связаны с питанием матери
Нужно ли лечить неонатальную сыпь?
Проводить лечение трехнедельной сыпи у младенца не требуется. Бывают случаи, когда малыш повреждает прыщики и заносит в них инфекцию. В этом случае применяются мази, которые обладают антисептическим действием. Для того чтобы малыш не расчесал сыпь, нужно аккуратно постригать ногти и надевать специальные варежки-антицарапки.
ЧИТАТЬ ТАКЖЕ: Ячмень на глазу при грудном вскармливании: как лечить
Лечение назначается только в том случае, если сыпь прогрессирует очень быстро или длится более 3 месяцев. Иногда происходит сильная закупорка протока. Врач в этом случае назначит специальные мази (Бепантен, Кетоконазол).
Необходимо следить за гигиеной кожи малыша, регулярно купать, делать ему ванночки с лекарственными травами (отвар ромашки, череды, календулы). Можно применять для купания слабый раствор марганца или Хлорфиллипта. Для мытья используется обычное детское мыло.
При проблемах с кожей заслуженной популярностью пользуются травяные ванны
Малышу нужно регулярно принимать солнечные и воздушные ванны, чаще гулять. Кормящая мама должна соблюдать гипоаллергенную диету. После того как нормализуется гормональный фон, высыпания сойдут, а на коже не останется никакого следа.
Когда нужно обратиться к врачу
Если вас настораживает цвет лица малыша или если вы обеспокоены тем, что состояние не улучшается через три-четыре месяца, проконсультируйтесь с педиатром. Врач может выписать специальный крем для лечения акне у новорожденного. Не используйте безрецептурные кремы и любые другие лекарства для акне без предварительной консультации с педиатром, так как они могут навредить малышу. Обратитесь к педиатру, если у новорожденного есть один из этих симптомов:
- волдыри на коже
- шелушение кожи
- высокая температура
- нехарактерная плаксивость
- плохой аппетит
Причины
- Избыток гормонов матери, которые все еще есть у малыша
- Перестройка гормональной системы ребенка
- Избыточный секрет сальных желез ребенка
- Закупорка пор и фолликулов кожи
- Чрезмерное размножение липофильных дрожжей, ведущих к воспалению
- Гормональный сбой (у подростков)
- Проблемы с ЖКТ (у подростков)
Неонатальные и ювенильные акне развиваются в периоды физиологической естественной гормональной перестройки. Младенческие акне встречаются редко, преимущественно у мальчиков, высыпания становятся заметными со второго полугодия жизни и продолжают появляться в течение 2—3 лет, иногда до 5 лет. При всех формах существенную роль могут играть дополнительные экзогенные провоцирующие факторы.
Полезно ли загорать при акне
Неграмотные дерматологи рекомендуют длительное пребывание под воздействием прямых солнечных лучей. Проявление выраженного побочного эффекта, стремительное распространение гнойников, прыщей по телу пациента.
Повышенная дозировка ультрафиолетовым излучением, стремительно снижает уровень работы иммунной системы. Проявляется ухудшение состояния здоровья. Регулярное посещение солярия – прогрессирующие возрастные изменения, риски возникновения онкологических заболеваний.
Регулярное применение лекарственных медицинских препаратов на основе изотретиноина увеличивает показатель чувствительности к воздействию ультрафиолета. Антибиотики местного и общего действия склонны формировать фототоксичный эффект.
Сосудистые аномалии
Врожденные аномалии строения сосудов разнообразны
- Простой невус – капиллярная аномалия. Выглядит как бледно-розовое пятно или несколько мелких пятен. Бытовое название «укус аиста» или «поцелуй ангела» возникло из-за расположения на задней поверхности шеи и головы, на лбу, переносице и верхних веках. Пятна бледнеют к двум годам, но могут проявляться при плаче, физической нагрузке. Лечения не требуют.
- Винное пятно или пламенеющий невус. Темно-красное пятно, внешне похожее на гемангиому. Может быть одним из проявлений патологических синдромов. Сохраняется длительно. Лечение не обязательно, но может быть проведено, если пятно создает косметический дефект.
- Венозная аномалия – сине-фиолетовые болезненные узелки под кожей. Также могут маскироваться под гемангиому. Встречаются самостоятельно или в сочетании с другими аномалиями. Опасность кроется в возможности тромбоза измененных вен. Лечение сводится к ношению компрессионной одежды и применению аспирина для профилактики образования тромбов. Возможно хирургическое иссечение.
- Более редкие лимфатические, артериовенозные и сочетанные аномалии встречаются в составе различных патологических синдромов.
Нужно ли лечение неонатального пустулеза у грудничка
Пустулез у новорожденных лечить не нужно. Высыпания в данном случае не угрожают здоровью малыша. Иногда элементы сыпи могут воспаляться при плохом уходе за ребенком или несоблюдения гигиенических правил медперсоналом или родителями. В таком случае может проводиться местное лечение.
В течение трех недель, пока высыпания не пройдут, нужно содержать малыша в условиях:
- температура в помещении не должна превышать 25 градусов;
- влажность в пределах 40-70%, чтоб пустулы не распространялись по телу;
- поддерживать чистоту в помещении: проводить ежедневные уборки, своевременно менять детское белье, убирать пыль, чтобы исключить риск повторного появления неонатальных высыпаний;
- тщательное соблюдение личной гигиены ребенка: вовремя менять подгузники, проводить ежедневные купания, несильно пеленать и не перегревать;
- использовать гипоаллергенные средства по уходу за кожей.
Мраморная кожа
В течение первого месяца жизни кожа ребенка иногда выглядит мраморной. Равномерный сетчатый рисунок из белых, фиолетовых, красноватых пятен — это реакция сосудов кожи на холод. Поэтому данный феномен чаще всего замечают при пеленании. Если мраморность симметричная и исчезает при согревании, то повода для беспокойства нет. В других случаях стоит обсудить этот симптом с педиатром, чтобы не пропустить раннюю диагностику болезней сердца, легких или самой кожи.
Шелушение
На вторые-третьи сутки после родов кожа новорожденного начинает шелушиться. Шелушение наблюдается у всех, но разной степени выраженности. Наиболее сильно, если ребенок переношен. Причина – та же перестройка организма к существованию на воздухе. Кожа теряет влагу, и верхний слой постепенно слущивается. Физиологическое шелушение не требует лечения и самостоятельно проходит в течение нескольких дней.
Если шелушение обильное и приводит к глубоким трещинам, кожу смазывают специальными увлажняющими средствами – эмолентами. При ярко выраженном шелушении требуется исключить врождённые болезни кожи, такие как ихтиоз, гиперкератоз и другие.
Опрелости
Более серьезная реакция кожи на перегрев — опрелость. Возникает в естественных складках. Выглядит как покраснение, иногда с мокнутием и эрозиями. При длительном процессе может присоединиться бактериальная или грибковая инфекция, тогда поверхность пораженной кожи влажная, ярко-красная, с прозрачным или гнойным отделяемым. Меры профилактики такие же как при потнице.
Кожу в складках обрабатывают присыпками. Если нормализация микроклимата и ухода за новорожденным не приводит к уменьшению опрелостей, необходимо показаться врачу. При наличии осложнений может понадобиться антибактериальная терапия или местные стероидные мази.
Комплексная терапия
Легкая форма заболевания – комплексная наружная терапия. Лечение – по назначению лечащего доктора по результатам диагностики. Методы:
- механический;
- химический пилинг.
Пилинг основан на экстракте салициловой, пировиноградной кислоты. Механическая очистка – средний этап лечения заболевания. Начальная стадия очистки необходима часто. Предусматривается завершение химического пилинга механическим. Дополнительно комплексное употребление лекарственных препаратов общего, местного действия, антибиотиков.
Лечение средней стали болезни – дополнение к наружному типу системной терапии. Особенности:
- комплексные лабораторные исследования: клинический анализ кров, биохимическая диагностика, общий анализ мочи;
- глубокое изучение гормонального фона пациента.
Назначение антибиотиков местного и общего действия, применение пероральных контрацептивов с выраженным антиандрогенным эффектом.
Справка: андрогены для эффективного лечения женщин. Назначение – по результатам полного обследования гормональных сбоев пациента. Выраженным эффектом обладают многие пероральные гормональные лекарственные препараты: «Жанин», «Ярина».
Сложное течение заболевания характеризуется приемом лекарственных средств на основе изотретиноина. Медикаменты при запущенных стадиях хронического заболевания. Противопоказан женщинам склонным к беременности – после назначения противозачаточных препаратов, процедур. Выраженные побочные эффекты:
- выраженные сильные головные боли;
- увеличенное чувство сухости;
- повышенное тревожное состояние;
- периодические вспышки головокружения.
Употребление лекарственных препаратов на основе изотретиноина сопровождается тщательным контролем дерматолога. Лечение постакне – сложное, требует много времени в сравнении с распространенной угревой сыпью. При первичных признаках воспалительного процесса – незамедлительное обращение к опытному дерматологу медицинского центра.
Психосоматическое состояние пациента при наличии хронического заболевания – отдельный побочных эффект. Выраженное чувство скованности, зажатости. Образовывающиеся дефекты лица вынуждают вести скрытый образ жизни. Побочные эффекты:
- стремительное увеличение многочисленных комплексов;
- выраженное чувство обиды;
- существенное ухудшение настроения.
Врач налаживает плотное доверительное сотрудничество с пациентами. Осуществляется параллельная работа с профессиональным психологом. Конкретизируется лекарственный препарат, коррекция методика лечения хронического протекания патологии. Получение первых видимых результатов.
Пеленочный дерматит
Отличительная особенность этой сыпи в том, что она появляется только в области под подгузником, другие участки тела остаются чистыми. Причиной является повышенная влажность и раздражающее действие кала.
Сыпь обнаруживается в области ягодиц, на бедрах, нижней части живота в виде отдельных элементов или сплошных участков измененной кожи. Элементы сыпи разнообразны: красные пятна, бугорки, гнойнички или шелушение.
Для облегчения состояния нужно менять подгузник и подмывать ребенка сразу после дефекации. Во время переодевания устраивать воздушные ванны, то есть оставлять ребенка полежать голышом, можно прикрыть обычной сухой пеленкой. Смазывать кожу специальным кремом под подгузник.
Менять подгузник каждые 3 часа, даже если он заполнен совсем немного. При сильном наполнении чаще. При неэффективности этих мер стоит обратиться к врачу. Возможно, понадобятся местные глюкокортикоидные средства.
Симптомы пустулеза и как его отличить от других заболеваний
Типичным симптомом для пустулеза неонатального младенческого периода являются угри или комедоны, которые имеют характерную локализацию. Они расположены в области подбородка и щек.
Как правило, во время высыпаний малыш ведет себя спокойно: не кричит, нормально питается, хорошо спит и набирает вес.
Пустулы слегка возвышаются над кожей, гиперемированы, имеют в центре белую или черную точку. Проявляется сыпь неравномерно, не сопровождается повышением температуры.
Часто пустулез в неонатальном развитии путают с другими заболеваниями: токсической эритемой новорожденных, потницей, аллергией. Для точного диагноза необходимо провести дифференциальную диагностику.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Токсическая эритродермия проявляется в двух-трехдневном возрасте периода неонатального развития. Ей может предшествовать диффузная форма болезни. Проявляется гиперемированными пятнами на груди и животе, в меньшей степени на лице и конечностях. Следы единичные или множественные. На фоне могут появляться папулы. Спустя несколько суток высыпания проходят самостоятельно. Этиология пустул неясна.
Потница проявляется везикулами и папулами красного, розового цвета. Их появление связано с блокированием выводных протоков потовых желез при нахождении в теплых и влажных условиях. Проходят после устранения провоцирующих факторов.
На пустулез неонатального периода указывает локализация, характер сыпи, отсутствие субъективных симптомов и лабораторных показателей, свидетельствующих об аллергии или воспалении.
В случае с токсической эритродермией имеются изменения в анализах крови. Потница появляется на местах скопления пота.
Проявления пустул и аллергической реакции в неонатальном периоде будут сопровождаться выраженной гиперемией, зудом и жжением. Это отобразится на поведении ребенка. Грудничок будет беспокойным, плакать, кричать, плохо сосать грудь или отказываться от еды. В анализе крови появятся изменения, указывающие на аллергию.